Physiologie
Puberté
Le sein est une glande commune à l’homme et à la femme. Les hommes possèdent un tissu glandulaire localisé uniquement au niveau du mamelon et de l’aréole. C’est également le cas pour les femmes avant la puberté, mais au cours de cette dernière, ce tissu glandulaire grossit considérablement.
La puberté dure 4 à 5 ans et survient selon un modèle similaire chez toutes les femmes. La première étape est appelée la « poussée de croissance » au cours de laquelle la croissance s’accélère. Vient ensuite le développement primaire du sein : le diamètre de l’aréole augmente alors que l’aréole et le mamelon font protrusion sur la poitrine. Cela se produit en moyenne avant l’âge de 10 ans.
Environ 9 mois plus tard, un développement plus poussé se produit en parallèle à celui de la région pubienne. Les poils de la région axillaire apparaîtront quant à eux environ deux ans plus tard. L’âge moyen des premières règles est de 12.8 ans. Il existe un panel d’âges auxquels les femmes expérimentent leurs premières règles pouvant s’étendre de 9 ans pour les plus jeunes, jusqu’à plus de 17 ans pour les plus âgées.
Par la suite, le volume de la poitrine augmente. La modification en forme et en volume des seins est due à la croissance des tubules de la glande mammaire, du tissu adipeux et du tissu de soutien du sein. La glande mammaire termine généralement sont développement autour de l’âge de 14-15 ans.
Après la puberté, le vaste système canalaire s’agrandit. Au cours de chaque cycle menstruel, le nombre de canaux augmente et ils continuent de se ramifier. Si nous réalisons une coupe transverse de ces canaux et que nous les regardons sous un microscope (Fig. 1) on peut constater que chaque canal est un tube creux entouré par des cellules soigneusement arrangées les unes à côté des autres. Ces cellules sont appelées des cellules épithéliales. Ces dernières sont entourées par de la musculature lisse, elle-même enveloppée par une fine membrane (Fig.2).
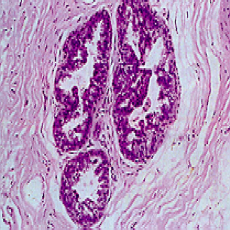
Figure 1 : coupe transverse d’un canal mammaire vu sous microscope.
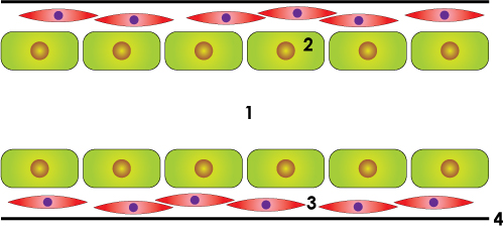
Figure 2: Représentation schématique d’un canal galactophore : lumière ou cavité centrale (1), cellules épithéliales (2), cellules musculaires lisses (3), fine membrane ou membrane basale (4).
Le sein au cours de la grossesse
Au cours de la grossesse, la poitrine gagne considérablement en taille. Une augmentation rapide du volume mammaire peut aussi être due à une augmentation globale du poids. On observe une multiplication des ramifications des canaux mammaires couplée à une augmentation du nombre de cellules de la glande mammaire au sein des canaux. Les cellules mammaires accumulent alors progressivement un fluide appelé « colostrum ». Ce « colostrum », riche en protéines, sera libéré après l’accouchement et son flux cessera une à trois semaines post-partum.
Plus la période entre les premières règles et la première grossesse menée à terme est courte, plus le risque de cancer du sein est faible. Le mécanisme exact de l’effet bénéfique de la grossesse (avant l’âge de 30 ans) sur la glande mammaire est toujours inconnu. La majorité des cellules des canaux mammaires produisent du lait au cours de la grossesse. Cela laisse moins de cellules pour contrôler la division cellulaire et le développement de nouvelles cellules. Bien que ces dernières soient nécessaires au remplacement des cellules du sein, elles sont également sujettes à une transformation maligne en cancer. De ce fait, moins elles sont nombreuses, plus le risque de cancer mammaire est faible. Après la grossesse et/ou après l’arrêt de l’allaitement, la glande mammaire retrouve son volume normal.
La prise d’une contraception orale ou l’utilisation d’un stérilet hormonal n’a pas d’incidence sur le risque de cancer du sein. Chez une femme normalement réglée, la prise d’une contraception orale n’aura aucune influence sur l’apparence de la poitrine, particulièrement si le dosage est faible. Pour de nombreuses femmes présentant une tension mammaire prémenstruelle, la pilule peut même améliorer la symptomatologie.
Allaitement et chirurgie du sein
Le nombre d’opérations du sein est en constante augmentation puisque de plus en plus de jeunes femmes ont recours à la chirurgie correctrice de la poitrine. Les complications post-opératoires tardives et le processus de vieillissement naturel expliquent la nécessité de ré-intervention pouvant toucher jusqu’à 20% des patientes. Une, voire plusieurs ré-interventions peuvent ainsi être nécessaires au cours des années suivant la chirurgie inititale.
Une proportion considérable de ces femmes est en âge de se reproduire. Une partie des femmes concernéées décidera de concevoir un enfant après avoir bénéficié d’une chirurgie du sein. Or toute intervention laisse des cicatrices qui peuvent diminuer la capacité à allaiter.
Les complications potentielles de toute intervention devraient systématiquement être discutées avec la patiente. On doit ainsi aborder les cicatrices et leur processus de maturation, l’altération possible de la sensibilité de la poitrine et du mamelon ainsi que les implications de l’intervention pour la grossesse et l’allaitement. Les techniques opératoires peuvent être adaptées pour les jeunes patientes qui souhaitent enfanter et allaiter par la suite. Il peut être conseillé de reporter l’intervention si la patiente émet des restrictions importantes sur les complications potentielles.
De manière générale, l’allaitement reste possible après une chirurgie correctrice ou esthétique du sein. Cela est cependant clairement dépendant du type de chirurgie dont la patiente va bénéficier. Les chirurgies extensives et les interventions multiples réduisent inévitablement les possibilités d’allaitement, en particulier lorsqu’il y a une perte de sensibilité du mamelon ou de l’aréole.
Vous trouverez ci-dessous un résumé des risques sur la capacité d’allaitement en fonction du type d’intervention réalisée :
Augmentation mammaire
Cette intervention permet d’augmenter le volume de la poitrine grâce à un implant en silicone. L’implant est placé sur ou sous le muscle pectoral. L’allaitement reste possible chez la plupart des femmes ayant recours à ce type d’intervention car la glande mammaire elle-même n’est pas touchée directement par l’intervention.
Il faut savoir que la quantité de lait qui peut être produite est directement liée à la quantité de tissu glandulaire mais pas à la taille absolue du sein lui-même. Une petite poitrine avec beaucoup de tissu glandulaire peut de ce fait produire plus de lait qu’une poitrine opulente contenant peu de glande.
Des problèmes peuvent être rencontrés lorsque qu’une cicatrice autour de l’aréole est réalisée. Par cette voie d’abord, les canaux galactophores et les nerfs sont coupés, avec toutes les conséquences négatives que cela peut avoir sur l’allaitement. De plus, la sensibilité du mamelon peut également être réduite.
Lorsque le volume de la prothèse mammaire est important (en particulier lorsqu’elle est placée au-dessus du muscle pectoral), la prothèse exerce une telle pression que le tissu mammaire peut devenir cicatriciel et s’atrophier, affectant ainsi inévitablement un futur allaitement.
Après une augmentation mammaire par prothèses de silicone, de nombreuses patientes sont préoccupées par une éventuelle contamination du lait par la silicone. Cette crainte n’est pas justifiée puisque des recherches ont démontré que ce n’était pas le cas.
Après une augmentation mammaire, une contraction de la capsule peut avoir lieu autour de l’implant. Si cette contraction est importante, une ré-opération sera nécessaire, entraînant une augmentation potentielle du tissu cicatriciel et des dommages causés au tissu mammaire, compromettant ainsi un allaitement futur.
Lorsque la technique du lipofilling (injection de graisse autologue) est utilisée pour augmenter une partie ou la totalité du volume de la poitrine, la graisse est injectée derrière la glande et entre la peau et la glande. De cette manière la glande elle-même n’est pas altérée et il n’y a donc pas de conséquence sur l’allaitement.
Réduction mammaire
Cette intervention est destinée aux femmes ayant une poitrine opulente causant des problèmes fonctionnels, comme des douleurs au niveau du dos, de la nuque ou des épaules. Il existe plusieurs techniques pour réduire la poitrine même si les principes généraux sont identiques: le mamelon et l’aréole doivent être déplacés vers le haut alors que les tissus en excès sont retirés à la base ou au centre du sein. Les cicatrices cutanées qui en résultent sont situées autour de l’aréole, verticalement de l’aréole jusqu’au sillon sous-mammaire et le plus souvent aussi horizontalement dans le sillon sous-mammaire.
Même après une réduction mammaire, la plupart des femmes réussissent à allaiter, bien que cela dépende de la technique opératoire. De nos jours, des interventions sophistiquées permettent de diminuer l’atteinte des nerfs et des canaux galactophores. La durée d’allaitement est cependant souvent plus courte que celle d’une femme n’ayant pas subi de chirurgie du sein. Il est également possible que la quantité de lait soit insuffisante pour le bébé et qu’une alimentation complémentaire au biberon soit donc nécessaire. Ces problèmes sont particulièrement susceptibles d’être rencontrés si une grande quantité de tissu mammaire a été retirée au cours de l’intervention et si la sensibilité du mamelon est diminuée, voire inexistante.
En cas d’infection de plaie en postopératoire, du tissu cicatriciel peut se former dans le sein et entraîner une diminution ultérieure des chances d’allaitement.
Pour terminer, il faut noter que certaines femmes ayant bénéficié d’une réduction mammaire ont peur d’allaiter car elles craignent que cela puisse altérer la forme de leurs seins, même si ce n’est pas le cas.
Mastopexie (lifting de la poitrine)
Avec une mastopexie, les seins conservent leur volume, mais le mamelon et l’aréole sont repositionnés vers le haut, dans leur position d’origine. Techniquement, on réalise cette intervention en retirant l’excès de peau afin de remodeler le sein.
Bien souvent les tissus mammaires se relâchent en raison du vieillissement tissulaire, des grossesses ou suite à une perte de poids. La plupart des femmes concernées sont alors peu soucieuses de leur capacité à allaiter, mais contrairement à la réduction mammaire, la glande mammaire, le mamelon et l’aréole sont en général peu susceptibles d’être endommagés et l’allaitement reste donc possible en postopératoire.
Correction des malformations congénitales de la poitrine
La cause exacte des malformations congénitales de la poitrine (malformations présentes dès la naissance) n’est pas claire. Dans certains cas extrêmes, le sein n’est pas formé. Dans d’autres cas, il peut être tubéreux (voir aussi Troubles du développement de la poitrine).
Pour des raisons psychologiques, la correction est souvent débutée plus précocement (autour de la puberté). L’allaitement par un sein malformé peut poser problème et est parfois impossible. Le tissu mammaire est présent en quantité insuffisante et la chirurgie cause des dommages ultérieurs importants. Si l’autre sein n’est pas affecté, il pourra être utilisé pour l’allaitement.
Reconstruction du sein
Cette terminologie est utilisée pour les femmes qui ont subi un cancer du sein, lorsqu’une partie ou la totalité du sein a été enlevée puis reconstruite. Logiquement, l’allaitement n’est plus possible suite à l’ablation des tissus mammaires.
Toute nouvelle grossesse chez une patiente atteinte d’un cancer du sein résulte en une augmentation des taux d’hormones féminines dans le sang, ce qui provoque une augmentation concomitante du risque de développer de nouvelles tumeurs, de développer une récidive du cancer ou de voir apparaître des métastases.
L'influence de la ménopause et de la thérapie de substitution hormonale sur le sein
La ménopause débute habituellement à l’âge de 52 ans. Par la suite, les ovaires produisent de moins en moins d’hormones sexuelles, avec pour résultat une diminution de la stimulation hormonale des tissus mammaires. Cette disparition des hormones féminines peut poser des problèmes aussi bien à court qu’à long terme.
Les problèmes principalement rencontrés à court terme sont les symptômes vasomoteurs. Soixante pourcents des femmes présentent des bouffées de chaleur, une irritabilité accrue et des troubles du sommeil. Ces symptômes peuvent parfois se révéler très invalidants socialement parlant.
A long terme, l’arrêt de la production hormonale peut entraîner une perte de la masse osseuse et l’apparition d’ostéoporose. Plus tard, cela se traduira par un risque accru de fracture au niveau des vertèbres, des hanches et des poignets. La muqueuse vaginale devient fine et friable, ce qui peut causer des douleurs au cours des rapports. La muqueuse vésicale peut également s’amincir, menant alors à des problèmes d’incontinence.
La baisse des hormones sexuelles résulte en la régression du tissu glandulaire du sein. Le tissu mammaire contient à nouveau plus de canaux glandulaires primitifs, alors que les canaux hautement ramifiés diminuent en nombre.
Certaines femmes prennent du poids au cours de la ménopause. La graisse s’accumule alors principalement au niveau de la paroi abdominale. Cette augmentation du poids corporel peut en revanche résulter en une augmentation du volume de la poitrine.
Les femmes souffrant des symptômes climatériques de la ménopause (bouffées de chaleur, sudations, troubles du sommeil, irritabilité) peuventrecourir à une thérapie de substitution hormonale. La prise d’hormones nécessite toutefois le suivi d’un expert. En effet, lorsque le traitement de substitution est prescrit de façon adéquate, il améliore clairement la qualité de vie.
Les hormones qui réduisent le plus efficacement les symptômes sont les œstrogènes. Toutefois, la prise isolée d’oestrogènes stimule également la muqueuse utérine, ce qui peut conduire à des saignements. De plus, une prise prolongée d’œstrogènes augmente le risque de cancer de l’utérus. L’association de la progestérone à la prise d’oestrogènes permet d’éviter ces effets indésirables, et réduit le risque de développer un cancer de l’utérus jusqu’à le rendre plus faible que celui des femmes ne prenant pas de substitution hormonale. L'inconvénient de la combinaison quotidienne de fortes doses d'œstrogènes et de progestatifs sur une période dépassant cinq ans, est une augmentation mineure du risque de développer un cancer du sein. Cette augmentation est due à la progestérone. En effet, des études randomisées avec contrôle placebo ont montré que les oestrogènes seuls n’ont pas d’influence sur ce risque. Un stérilet, aussi appelé dispositif intra-utérin (DIU), contenant de la progestérone peut être utilisé chez les femmes prenant des oestrogènes seuls afin de laisser l’utérus au repos. Ce DIU évitera les doses élevées de progestatifs circulant dans le corps par une prise orale et de ce fait n’augmentera pas le risque de cancer du sein. Le stérilet peut rester en place pendant cinq ans et être installé au cours d’une consultation de routine. Des données récentes sur l’effet des nouvelles substitutions hormonales sur le sein semblent très prometteuses. Chaque femme devrait consulter son médecin afin de mettre en place le traitement qui lui conviendra le mieux.
Un changement de mode de vie après la ménopause est également très important. La pratique d’une activité physique, la consommation modérée d’alcool (un verre par jour) et une perte de poids pourront considérablement réduire le risque de cancer du sein. Il est également recommandé de bénéficier d’une mammographie de dépistage tous les deux ans au moins, que l’on prenne une substitution hormonale ou non. Pour plus d’informations, veuillez consulter votre médecin.


 Céline Zorn, sage-femme, coach de vie et praticienne en hypnose allie ses différents domaines d’expertise et son expérience ...
Céline Zorn, sage-femme, coach de vie et praticienne en hypnose allie ses différents domaines d’expertise et son expérience ... Move your breast est un gala de soutien qui a pour but de mettre en lumière les conséquences du cancer du sein sur le corps de la femme et sur sa féminité au sens large...
Move your breast est un gala de soutien qui a pour but de mettre en lumière les conséquences du cancer du sein sur le corps de la femme et sur sa féminité au sens large... Voilà trois semaines que nous sommes rentrées, c'était formidable et nous avons profité chaque instant de cette magnifique aventure.
Voilà trois semaines que nous sommes rentrées, c'était formidable et nous avons profité chaque instant de cette magnifique aventure. Venus médical s’engage dans le processus de reconstruction mammaire. L’esthétique est terriblement importante ...
Venus médical s’engage dans le processus de reconstruction mammaire. L’esthétique est terriblement importante ... Soutenez notre association avec le verre BABC de l'amitié
Soutenez notre association avec le verre BABC de l'amitié