Dr Laurent Pellet, Spécialiste en chirurgie plastique, reconstructive et esthétique - Clinique Montchoisi à Lausanne
Interview Dr Pellet - Fondation Beautiful ABC
Interview Dr Pellet - La reconstruction mammaire
 Céline Zorn, sage-femme, coach de vie et praticienne en hypnose allie ses différents domaines d’expertise et son expérience ...
Céline Zorn, sage-femme, coach de vie et praticienne en hypnose allie ses différents domaines d’expertise et son expérience ...
 Move your breast est un gala de soutien qui a pour but de mettre en lumière les conséquences du cancer du sein sur le corps de la femme et sur sa féminité au sens large...
Move your breast est un gala de soutien qui a pour but de mettre en lumière les conséquences du cancer du sein sur le corps de la femme et sur sa féminité au sens large...
 Voilà trois semaines que nous sommes rentrées, c'était formidable et nous avons profité chaque instant de cette magnifique aventure.
Voilà trois semaines que nous sommes rentrées, c'était formidable et nous avons profité chaque instant de cette magnifique aventure.
 Venus médical s’engage dans le processus de reconstruction mammaire. L’esthétique est terriblement importante ...
Venus médical s’engage dans le processus de reconstruction mammaire. L’esthétique est terriblement importante ...
 Soutenez notre association avec le verre BABC de l'amitié
Soutenez notre association avec le verre BABC de l'amitié
Consultez nos prix d'achat
Muriel est inspirée par la force et l’énergie positive dont son amie Fanny Leeb déborde durant sa lutte contre le cancer du sein...
Interview du Dr Laurent Pellet sur Radio Lac au sujet de la Fondation Beautiful ABC et sur la reconstruction mammaire.
Les problèmes de vascularisation du mamelon et de l'aréole sont rares mais peuvent provoquer une déformation importante de cette partie du sein.
Des cloques et des croûtes de l'aréole apparaissent si l’approvisionnement en sang est temporairement réduit. En général la plaie guérit spontanément, mais elle a tendance à laisser une zone de tissu cicatriciel qui contient moins de pigments.
Une fois que la cicatrice a atteint sa pleine maturité et si la structure de base du mamelon et de l'aréole a été préservée, la lésion peut être tatouée pour redonner son aspect naturel à l'aréole.
Si l'approvisionnement en sang est fortement diminué, le mamelon et l'aréole peuvent nécroser. Dans ce cas, la déformation esthétique est beaucoup plus importante. La peau nécrotique doit être excisée et la plaie propre fermée par des points de suture.
On pourra reconstruire le mamelon une fois que la cicatrice aura atteint sa pleine maturité.
Ce type de complication est extrêmement rare, mais a des conséquences graves.
Les patientes souffrant d'une maladie vasculaire préexistante et celles chez lesquelles une mauvaise technique chirurgicale a été employée présentent un risque important de développer ce type de problème. Une partie de leurs tissus mammaires peut mourir et s’infecter suite à l’intervention chirurgicale. Cela peut mener à la formation d'abcès ou de fistule cutanée.
Si de vastes zones de la poitrine sont impliquées, une perte importante de volume et une cicatrisation étendue peuvent survenir.
Pour les plus petites zones, une nécrose du tissu adipeux peut se produire. Une partie des tissus du sein se transforme alors en une masse indurée, constituée d’huile mélangée à de petits kystes.
À la palpation, une zone de nécrose du tissu adipeux du sein ressemble à une lésion maligne, bien que la nécrose du tissu adipeux soit un processus entièrement bénin. La nécrose peut aussi semer la confusion lors de la mammographie.
Le traitement de la nécrose du tissu adipeux est variable. Les petites zones peuvent être surveillées, alors que les lésions plus importantes avec réouverture cutanée ou surinfection doivent être excisées chirurgicalement.
Idéalement il est utile d'attendre, parfois pendant plusieurs mois, afin de déterminer quelles zones du tissu mammaire vont récupérer.
Si de grandes surfaces sont excisées, il peut être nécessaire d'envisager une reconstruction mammaire par tissus autologues.
Les cicatrices à la partie inférieure du sein guérissent généralement très bien. La longueur de la cicatrice tend à être proportionnelle à la quantité de tissu mammaire retiré. Ainsi plus la réduction mammaire est importante, plus longues sont les cicatrices.
Les cicatrices hypertrophiques sont le résultat d’un excès de formation de tissu cicatriciel. La cicatrice devient rouge, surélevée, plus dure et plus large. Ce processus peut être pénible pour les patientes, mais il est souvent déterminé par la génétique.
Les cicatrices hypertrophiques sont d'abord traitées par des massages réguliers et l'application d'une compression. On peut combiner ce traitement avec une série d'injections intra-lésionnelles de cortisone. Les cas les plus sévères de cicatrices hypertrophiques sont parfois traités par une exérèse chirurgicale suivie d'une irradiation locale.
Un excès de peau peut parfois apparaître à la partie inférieure de la cicatrice verticale ou aux deux extrémités de la cicatrice horizontale. Cet excès de peau est appelé «oreille cutanée». On peut exciser chirurgicalement ces oreilles cutanées lorsqu’elles sont très proéminentes, ou si elle provoque une gêne physique ou visuelle.
Pour terminer, il faut mentionner que toute cicatrice peut s'élargir par étirement, et qu’une révision chirurgicale permettra d’améliorer son apparence.
Comme pour toute autre opération des seins, une petite asymétrie résiduelle est inévitable, car il n'existe pas deux seins tout à fait identiques.
Toute asymétrie peut être liée au volume ou à la forme des seins. S'il existe une différence de volume, elle peut être corrigée en réduisant la taille du sein le plus grand ou en augmentant celle du sein le plus petit. La forme des seins peut être améliorée par des résections limitées de peau ou en déplaçant la plaque aréolo-mamelonnaire.
Une plaque aréolo-mamelonnaire positionnée trop haut ou trop bas sur le sein reflète une mauvaise planification pré-opératoire. Une aréole trop basse peut facilement être repositionnée en utilisant les mêmes cicatrices que celles utilisées pour la réduction mammaire. En revanche, une aréole qui a été placée trop haut est un problème beaucoup plus difficile à corriger. L'abaissement de l’aréole peut provoquer des cicatrices importantes et visibles lorsque vous portez un bikini ou un décolleté.
Une rétraction du mamelon peut également survenir après une chirurgie de réduction mammaire. Le tissu cicatriciel qui se forme sous la plaque aréolo-mamelonnaire peut provoquer une traction du mamelon en-dessous de celle-ci. Ce problème est généralement causé par l'influence de la gravité sur le tissu glandulaire en guérison. Une rétraction du mamelon peut toutefois être corrigée chirurgicalement.
Les pertes de poids massives provoquent habituellement une diminution significative de la quantité de tissu glandulaire sans changement de la peau environnante chez les patientes concernées. En conséquence, les seins ont tendance à s'affaisser et à perdre une partie de leur projection.
Une patiente peut alors choisir d’augmenter le volume de ses seins, ce qui peut être réalisé en utilisant les techniques standard d'augmentation mammaire. Une alternative possible est de procéder à un lifting des seins pour en améliorer la forme.
Inversement, les patientes présentant un gain de poids significatif ont tendance à augmenter leur volume mammaire. Ces patientes peuvent choisir une réduction mammaire secondaire, qui peut être réalisée en réutilisant les cicatrices déjà présentes.
Il est important que les patientes qui sont sujettes à ces fluctuations de poids stabilisent leur poids, qui doit ensuite être maintenu pendant au moins un an, avant de bénéficier d’une nouvelle chirurgie de réduction mammaire.
Lors du processus naturel de vieillissement, l'enveloppe du sein peut perdre de son élasticité et le sein de sa fermeté. Ce phénomène est particulièrement fréquent à la partie inférieure des seins, zone la plus affectée par la gravité. Il en résulte une forme peu attrayante, marquée par une aréole qui reste en place associée à une descente du tissu glandulaire vers le pôle inférieur du sein. Cette déformation est particulièrement fréquente après une réduction mammaire par cicatrice verticale.
Elle se produit parce qu’une quantité insuffisante de peau a été retirée du pôle inférieur du sein lors de la première opération. Pour corriger cela, le tissu glandulaire doit être remodelé et repositionné plus haut. On utilise pour cela les cicatrices préexistantes, mais il est souvent nécessaire d’exciser de la peau des pôles inférieurs en plus, à la fois horizontalement et verticalement.
 |
 |
| Photo 1a | Photo 1b |
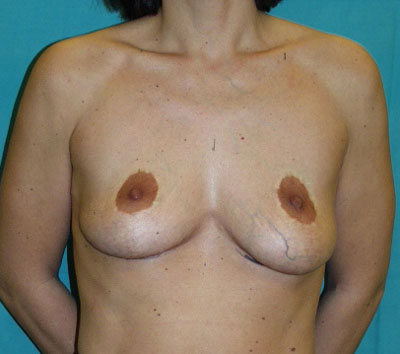
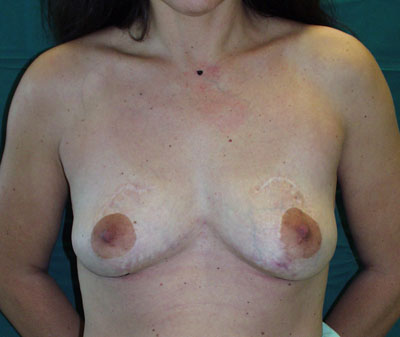
Photos: Photo pré-opératoire (a) d'une patiente après réduction mammaire chez laquelle les plaques aréolo-mamelonnaires ont été placées trop haut sur les seins. Photo post-opératoire (b) illustrant la correction de la hauteur des mamelons. Les cicatrices au-dessus des aréoles sont inévitables.
Les plaintes les plus fréquentes des femmes qui ont bénéficié d’un lifting des seins sont l'asymétrie et la récurrence de l'affaissement à long terme.
Une asymétrie marquée entre les seins après un lifting mammaire est généralement la conséquence d’une mauvaise planification pré-opératoire. Une asymétrie de la forme et de la position du mamelon et de l'aréole peut généralement être traitée en réutilisant les cicatrices existantes.
Les variations de poids et le vieillissement peuvent affecter la qualité de la peau environnante, de sorte que les seins recommencent à s'affaisser. Ce problème peut également être corrigé par une opération de courte durée et en réutilisant les cicatrices existantes.
Les complications précoces après ce type de chirurgie du sein sont décrites dans le chapitre sur l'augmentation mammaire. Même si on peut les traiter facilement, les complications comme une infection ou un saignement secondaire peuvent augmenter considérablement le risque à long terme de capsulite contractile. Le traitement de la capsulite contractile et d'autres complications tardives sont abordés.
Une capsule va toujours se former autour d'un implant, que l'implant ait été utilisé pour une augmentation mammaire ou une reconstruction mammaire. Au début, la capsule est mince et souple. Au fil du temps, la capsule peut s'épaissir et éventuellement finir par se contracter. Les raisons en sont incertaines, mais le phénomène est appelé capsulite contractile.
La contraction de la capsule autour de l'implant risque de déformer la prothèse et de conduire à des douleurs chroniques avec sensation de constriction du sein concerné. La capsulite contractile peut survenir quelques mois après la pose d'un implant, ou plus tard, même après 20 ou 30 ans.
Une fois que la capsulite contractile devient désagréable pour la patiente, elle envisagera peut-être une correction. Dans la plupart des cas, on pratiquera soit une capsulotomie, soit une capsulectomie.
Une capsulotomie consiste à retirer l'implant par la cicatrice existante puis à pratiquer des incisions dans la capsule, dans différentes directions, de sorte que le tissu environnant puisse se relâcher. L'implant mammaire est ensuite remis en place.
Une capsulectomie consiste à retirer la capsule et la prothèse mammaire ensemble par une incision dans le repli sous le sein. Ici aussi l'implant mammaire peut être remis en place, ou échangé contre une nouvelle prothèse.
Les implants doivent parfois être enlevés, notamment dans certains cas de récidive de capsulite contractile sévère chez la même patiente ou si c’est le souhait de la patiente. Dans ces cas il est parfois nécessaire de pratiquer un lifting des seins (une mastopexie) parce que la peau et le tissu mammaire couvrant la prothèse ont été étirés pendant longtemps. Si on ne le fait pas les tissus mous que sont la glande mammaire et la peau s’affaissent car le soutien mammaire a disparu.
On peut alternativement recréer un nouveau sein en utilisant les techniques de reconstruction mammaire et les tissus autologues, si c’est le souhait de la patiente.
 |
 |
| Photo 1a | Photo 1b |
 |
 |
| Photo 1c | Photo 1d |
 |
 |
| Photo 1e | Photo 1f |
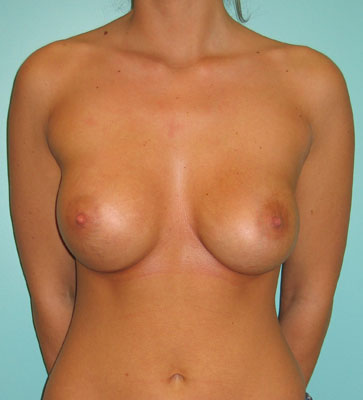
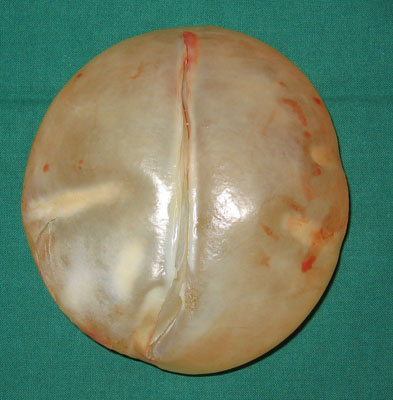
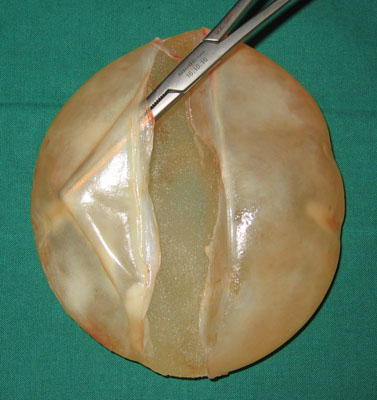
Photos: (a) Capsulite contractile unilatérale avec déplacement et déformation du sein gauche. (b, c, d) Photos post-opératoires après capsulectomie et remplacement d'implant. (e, f) La capsule comprime l'implant et provoque des plis. Après avoir retiré l’épaisse capsule, la forme de l'implant est restaurée.
La rotation d'un implant se produit le plus fréquemment dans la première semaine post-opératoire. Ce problème ne concerne que les implants anatomiques. Pour limiter le risque de survenue de ce problème, il faut placer un pansement comprimant modérément la partie supérieure des seins à la fin de l’intervention pour forcer l'implant à s’intégrer aux tissus environnants et se fixer dans une position idéale. Malgré cela, si l'implant ne s'intègre pas aux tissus environnants, il peut encore se déplacer ou tourner dans sa poche pendant des mois, voire des années après la chirurgie.
Si la prothèse tourne, la forme du sein ne sera rapidement plus naturelle, avec une projection du pôle supérieur plus grande que celle du pôle inférieur. La contraction du muscle grand pectoral peut provoquer un déplacement de l’implant. Dans la période postopératoire précoce, l’implant se déplacera vers le haut, tandis qu’il aura tendance à se déplacer vers le bas et vers l'extérieur dans la période post-opératoire plus tardive. Cette complication peut entraîner une asymétrie significative entre les seins.
Le déplacement ou la rotation d'un implant mammaire ne peuvent être résolus que par une opération chirurgicale. Après avoir retiré la prothèse, la poche (capsule) doit être corrigée en conséquence. Dans certains cas, il est nécessaire d’enlever ou de fermer une partie de la capsule. La solution consiste souvent à déplacer l'implant de devant à derrière le muscle grand pectoral, ou l’inverse.
Si un implant a migré vers le bas en raison d’une lésion chirurgicale du sillon sous-mammaire, le repli sous le sein doit être reconstruit avant que l'implant ne soit remis en place.
Cette complication est plus fréquente chez les femmes avec des implants remplis de solution saline qu'avec des prothèses remplies de gel de silicone. La rupture tardive se produit généralement à cause d’une faiblesse de la couche extérieure de l'implant. De petits plis peuvent se former sur l'implant lors de son insertion. Les rebords des plis subissent des frottements continus lors des mouvements habituels de la patiente. Après plusieurs années, des déchirures peuvent apparaître au niveau de ces replis.
Les implants qui sont en place depuis une longue période de temps peuvent aussi se rompre spontanément. Un traumatisme externe peut également endommager l'implant, bien que ce soit rare.
Un implant rempli de solution saline se dégonfle en 24 à 72 heures. Cela ne pose aucun danger pour la patiente, car la solution saline est complètement éliminée par les reins. L'impact esthétique peut en revanche être important et justifie un changement rapide de la prothèse incriminée. Si la patiente attend trop longtemps, la capsule va progressivement se rétracter, si bien que l’opération nécessaire au changement de prothèse sera plus compliquée.
L’arrivée des nouvelles prothèses remplies de gel de silicone cohésif a nettement réduit les complications sévères sur rupture d’implant. Le gel liquide utilisé avant cela pouvait migrer dans les tissus avoisinants après rupture de l’implant. C’est pourquoi de nombreuses patientes développaient des complications sévères sur rupture de prothèse.
Avec les nouveaux implants remplis d’un silicone similaire à de la gélatine, le gel reste en place même en cas de rupture de la couche externe de la prothèse. Par conséquent, une rupture d’implant peut rester asymptomatique pendant une longue période de temps avec ces nouvelles prothèses, ne devenant problématique que lorsque la capsulite rétractile se développe. Une capsulotomie avec changement d’implant résout ce problème.
Il s’agit d’une complication rare, qui se produit principalement chez des patientes qui ont choisi des prothèses mammaires de très grande taille et qui ont une peau fine au niveau des seins. La pression constante due à la gravité conduit à un rétrécissement progressif des vaisseaux sanguins de la partie inférieure des seins, ce qui provoque une nécrose de la peau de cette région, puis plus tard une perforation.
Une fois que la peau est perforée, la prothèse est exposée, ce qui entraine un risque élevé d'infection. Le chirurgien doit donc retirer l'implant, désinfecter abondamment la cavité, puis fermer l’orifice cutané avant de mettre en place une prothèse beaucoup plus petite. Dans certains cas, il peut être conseillé de ne pas remplacer l'implant mammaire.
Le but de la chirurgie du sein est d'obtenir une symétrie. Mais chaque patiente doit comprendre qu'une asymétrie mineure est normale. Les femmes n’ont pas naturellement des seins parfaitement symétriques. L’asymétrie des seins s'applique donc aussi aux femmes qui ont bénéficié d’une chirurgie mammaire et en fait, l’asymétrie entre les seins peut être plus marquée après une chirurgie mammaire. On peut ainsi trouver des disparités de la forme, du volume, de la position ou de l'axe des seins. Une patiente présentant une certaine asymétrie pré-opératoire retrouvera cette même asymétrie après une augmentation mammaire, mais de manière plus ou moins visible. Les patientes qui présentent une grande différence de volume entre leurs seins avant la chirurgie peuvent bénéficier de la mise en place de deux implants de taille différente.
Les différences très marquées de taille entre les seins doivent être corrigées en utilisant des techniques très spécifiques. Le problème est différent pour chaque patiente, c’est pourquoi il vaut mieux en discuter directement avec son chirurgien plasticien.
La position et l’écartement entre les deux seins varient de façon significative chez les femmes qui n'ont pas eu recours à une chirurgie du sein. Il en va de même pour l’écartement des mamelons qui peut être très marqué, or il est difficile de faire une augmentation mammaire qui va corriger ce problème. Une augmentation mammaire avec un implant placé devant le muscle grand pectoral permet souvent le rapprochement des mamelons. Si les deux mamelons pointent vers l'extérieur, il est parfois nécessaire d'utiliser des implants de très grande taille pour pouvoir obtenir un aspect naturel de la poitrine. Dans d’autres cas il est impossible de corriger la distance entre les seins, ce que la patiente doit pouvoir accepter.
Le lipofilling permet parfois d’atténuer la transition entre les deux seins.
 |
 |
| Photo 2a | Photo 2b |
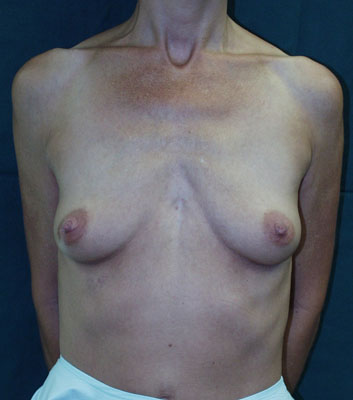
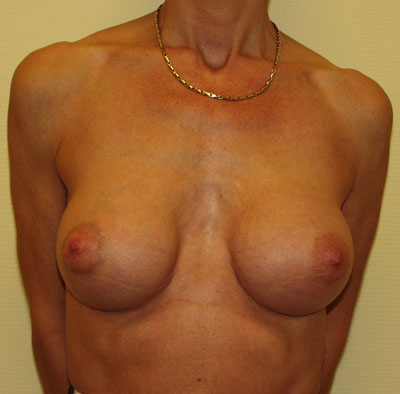
Photos: Photo pré-opératoire (a) et photo post-opératoire (b) d'une augmentation mammaire chez une patiente présentant un écartement marqué entre les deux seins. Cet écartement ne peut pas être diminué à moins d’utiliser des prothèses de très grande taille.
Avant d’être opérée d’une augmentation mammaire, la patiente et son chirurgien plasticien discutent du volume mammaire qu’elle désire obtenir. Le volume mammaire est estimé à l'aide d'un implant d'essai choisi par la patiente en consultation pré-opératoire. Bien que cette estimation soit faite systématiquement, il existe des patientes qui estiment que la taille de leurs seins est toujours insuffisante après la chirurgie. Ce problème ne peut être résolu que par une nouvelle opération. Si la patiente veut des seins plus grands, l'implant en place est retiré et une prothèse de plus grande taille est insérée. Ce changement de prothèse est réalisé par la même incision.
À l'autre extrême, une patiente peut trouver que ses prothèses sont trop grandes. C'est une situation très rare, mais qui peut encore une fois être résolue par un changement pour des prothèses plus petites.
Les mêmes complications que celles traitées dans le chapitre sur l'augmentation mammaire peuvent survenir chez les patientes bénéficiant d’une reconstruction mammaire par prothèse ou expanseur. Les complications les plus importantes sont la formation de la capsule et la capsulite rétractile.
A la différence des patientes qui ont bénéficié d’une augmentation mammaire, la peau est souvent fine et moins bien perfusée chez les patientes ayant bénéficié d’une reconstruction mammaire suite à une mastectomie. Par ailleurs, les patientes qui ont besoin de radiothérapie après une reconstruction par implant, développent souvent rapidement une capsulite contractile sévère.
Bien que la capsulite contractile, le déplacement de la prothèse et la rupture de l'implant puissent généralement être corrigé par le remplacement de l'implant ou par l'utilisation d'expanseurs, il est généralement conseillé de retirer à la fois l'implant et le tissu cicatriciel et d'effectuer une reconstruction par tissus autologues.
Les complications de la reconstruction par implant peuvent apparaître de manières très différentes, il est donc difficile de décrire la meilleure solution chirurgicale pour une patiente donnée. Vous devez donc contacter votre chirurgien plasticien pour discuter des différentes possibilités de correction. Une combinaison des techniques décrites dans le chapitre sur la reconstruction mammaire peut être proposée pour obtenir un bon résultat esthétique.
 |
 |
| Photo A | Photo B |
 |
 |
| Photo C | Photo D |
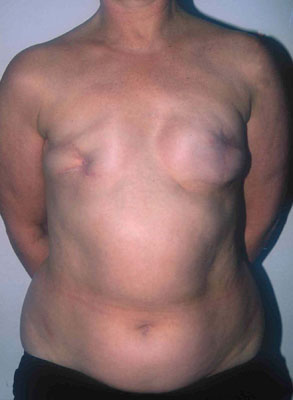
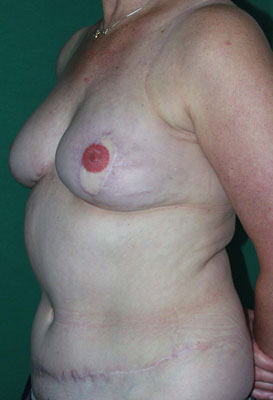
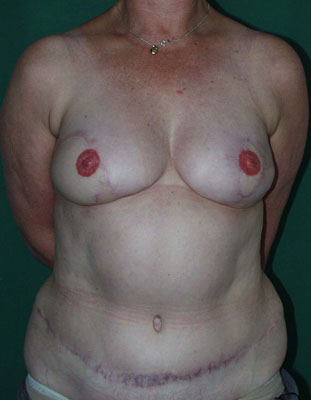
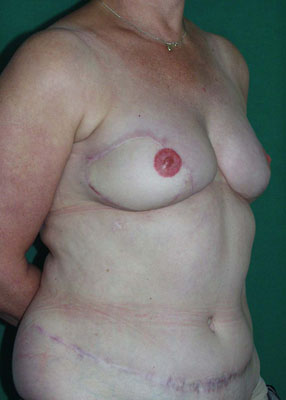
Photos (A) Résultat après des tentatives répétées de reconstruction mammaire par implants. La patiente a bénéficié de radiothérapie du côté droit, après quoi l'implant a dû être retiré. Du côté gauche, l'implant a été déformé par une capsulite contractile sévère.(B, C, D) Résultat après ablation des deux implants et du tissu cicatriciel et reconstruction mammaire de correction par lambeaux libres DIEAP bilatéraux, y compris la reconstruction des mamelons et le tatouage des aréoles.
Les complications précoces et tardives après reconstruction mammaire par tissus autologues ont été discutées dans le chapitre sur la reconstruction mammaire. Il faut en général deux à trois opérations pour atteindre le résultat final, la plupart des problèmes mineurs peuvent donc être traités de manière adéquate au cours de ces opérations successives. Une fois le tatouage terminé, il est rare qu’une correction soit nécessaire.
L'avantage principal de l'utilisation des tissus propres à la patiente pour la reconstruction, c'est que le résultat paraîtra naturel et se maintiendra tout au long de sa vie. Des complications tardives peuvent survenir, même si cela est rare. Malgré cela, il est vrai que les tatouages s’éclaircissent, si bien qu’il peut être nécessaire de re-tatouer l'aréole ultérieurement.
Même si les muscles abdominaux ne sont pas excisés ou que seule une petite partie est sacrifiée, l'affaiblissement des muscles de la paroi abdominale à l’endroit de prélèvement du lambeau peut se produire. C’est toutefois extrêmement rare. L’affaiblissement résulte habituellement de l'élongation de la couche de tissu conjonctif de l'abdomen ou suite à la rupture de sutures profondes. Si l’affaiblissement est important ou s’il provoque des troubles fonctionnels, votre chirurgien plasticien doit renforcer la couche de tissu conjonctif de votre abdomen en vous opérant par la même cicatrice que celle faite lors de la reconstruction.
Les reconstructions mammaires sont sujettes au vieillissement, comme tout sein normal. Les interventions chirurgicales permettant d’améliorer la forme d’un sein peuvent également être faites sur les seins reconstruits.
Par ailleurs, les fluctuations de poids entraîneront des fluctuations de la taille des seins reconstruits. En revanche, si une reconstruction par implant avait été choisie, le volume de la poitrine ne varierait pas avec les variations du poids de la patiente. Les fluctuations de poids peuvent mener à une asymétrie progressive entre les deux seins, mais l'asymétrie sera toujours moins prononcée chez les patientes qui ont bénéficié d’une reconstruction mammaire en utilisant leurs propres tissus. Il faut aussi toujours se rappeler que les tissus utilisés pour la reconstruction proviennent en général de l'abdomen ou de la fesse. Ils sont donc plus sensibles aux changements hormonaux que les tissus d'un sein normal. Et dans les cas chez lesquels l'asymétrie est suffisamment importante, une chirurgie correctrice peut être réalisée du côté reconstruit, ou du côté normal.
Le faible pourcentage de patientes victimes d’un échec de reconstruction mammaire préalable par implant ou par tissus autologues, peut choisir de bénéficier d’une reconstruction mammaire secondaire. Cette reconstruction peut être réalisée en utilisant un nouvel implant, un lambeau pédiculé du dos ou un nouveau lambeau libre provenant des fesses ou de l'abdomen. Toutefois, avant d'entamer une deuxième reconstruction, il est très important d'essayer de comprendre pourquoi la première reconstruction a échoué. Les patientes qui souffrent d'un trouble de la coagulation ayant conduit à la perte d’un lambeau libre sont exclues pour toute nouvelle microchirurgie par exemple. Malgré cela, dans la plupart des cas, un nouveau transfert de tissus libres peut être effectué sans risque accru de complications par rapport à la première reconstruction.
Pour terminer, il faut se rappeler que le cancer du sein peut récidiver et qu'une nouvelle tumeur peut se développer dans le sein reconstruit. Bien que la plus grande partie de la glande mammaire soit retirée au cours d’une mastectomie, il est impossible de retirer complètement toutes les cellules. Toute cellule résiduelle peut évoluer en une tumeur nécessitant une intervention chirurgicale supplémentaire. Chaque patiente doit donc être évaluée individuellement pour déterminer la quantité de tissu qui doit être excisée et le type de reconstruction qui doit être effectué. Pour cela, une discussion avec votre chirurgien plasticien et votre oncologue doit mener à un consensus thérapeutique.
Les patientes qui bénéficient d’une chirurgie conservatrice du sein avec radiothérapie suivie d'une reconstruction mammaire sont à risque de complications tardives. Plus important encore, la surveillance attentive d’une possible récurrence et du développement d’une nouvelle tumeur dans le tissu glandulaire restant doit être effectuée régulièrement. En outre, il existe un risque potentiel de séquelles de la radiothérapie. Comme c'est le cas à la suite d'une mastectomie, une rechute ou une nouvelle tumeur du sein peut se développer après une chirurgie conservatrice. S'il n'est pas possible d'effectuer une résection locale, l'élimination de la totalité du sein, y compris la reconstruction partielle, doit être réalisée. Dans ce cas, on utilisera les techniques classiques de reconstruction mammaire décrites précédemment.
Un problème spécifique qui se produit habituellement après une chirurgie conservatrice avec radiothérapie est le développement d’une fibrose et d’une cicatrisation des tissus glandulaires restants. Des lésions radio-induites peuvent apparaître 15 à 20 ans plus tard. Malgré cela, la plupart des changements se produisent au cours des deux premières années suivant le traitement. Une déformation de la poitrine qui évolue en altération significative de la forme et du volume de la poitrine peut ainsi justifier une nouvelle intervention chirurgicale. Une décision doit être prise pour savoir quel sein doit être corrigé. Comme précédemment, les techniques utilisées pour la réduction mammaire, l’augmentation mammaire et la mastopexie (le lifting des seins) peuvent toutes être utilisées. Il est important de limiter les gestes opératoires autant que possible dans les zones irradiées, car la guérison des plaies a tendance à poser des problèmes dans ces régions.
Si la cicatrisation et la fibrose sont importantes, il peut parfois être nécessaire de retirer la totalité du sein pour le reconstruire en utilisant l'une des techniques décrites précédemment.
Une reconstruction du mamelon peut s’aplatir en raison de changements du volume ou suite au processus de vieillissement. D’autre part, en règle générale, la projection du mamelon diminue après quelques années. Une opération simple et brève permet d'agrandir le mamelon reconstruit. Un nouveau tatouage à la fois du mamelon et de l'aréole est alors également nécessaire. De toute façon, les tatouages ont tendance à s'estomper et doivent souvent être refaits après plusieurs années.
Un mauvais positionnement du mamelon et de l'aréole est généralement le résultat d'une mauvaise planification pré-opératoire. Parfois la position du mamelon peut être altérée par le processus de cicatrisation ou suite aux effets secondaires de la radiothérapie. Si l'aréole est déplacée trop loin de sa position naturelle et ne peut pas être simplement repositionnée, la reconstruction du mamelon peut être abandonnée et refaite à l'emplacement adéquat.